Необходимость создания новой каскадно-матричной (клеточной) теории свертывания крови назрела в результате нестыковок классической теории с данными клинических наблюдений.
Например,
- по классической версии отсутствие факторов VIII и IX у больных гемофилиями А и В не должно приводить к кровотечениям, т.к. существует внешний путь активации тромбина. Однако на деле внешнего пути оказывается недостаточно.
- отсутствие фактора Хагемана, инициатора внутреннего пути свертывания в классической теории, приводит к тромбофилиям, но не к кровотечениям,
- влияние прекалликреина и высокомолекулярного кининогена (активаторов ф.XII) на свертывание крови проявляется только в исследованиях in vitro, и их недостаток у пациента выявляется случайно, т.к. клинически никак не проявляется.
Современная каскадно-матричная (клеточная) теория (2002 г) подразумевает, что в организме "внешний" и "внутренний" пути не изолированы друг от друга, а представляют собой единую систему, имеющую множество прямых и обратных положительных связей и перекрестных влияний отдельных факторов друг на друга.
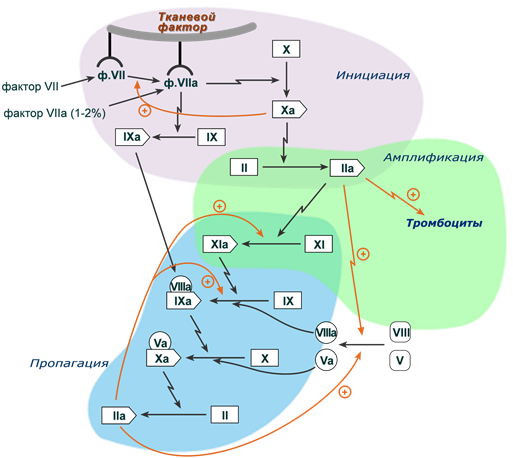
Взаимодействие факторов свертывания плазмы и образование протромбиназы укладывается в 3 стадии:
- Инициация.
- Амплификация (лат. amplificatio - расширение, усиление).
- Пропагация (лат. propagatio - разведение, распространение).
В результате выполнения трех стадий образуется тромбин, далее превращающий фибриноген в фибрин-мономеры.
1 стадия – инициация
Около 1-2% фактора VII находится в крови в активном состоянии (VIIa), но со слабой ферментативной активностью, и он не реагирует с другими факторами системы свертывания крови. Однако, как только травмируется сосуд, кровь контактирует с клетками субэндотелия (фибробластами, гладкими миоцитами, макрофагами) и тканевой фактор, находящийся на их мембране, связывает факторы VII и VIIа. В результате формируются комплексы TF-VII и TF-VIIa.
В каскаде коагуляции комплекс VIIа-TF-Ca2+ играет главную, пусковую роль.
1. VIIа-TF-Ca2+ активирует на поверхности субэндотелия фактор Х и полученный фактор Xa действует по двум направлениям:
- по положительной обратной связи стимулирует образование новых порций фактора VIIa,
- под влиянием фактора Ха начинает появляться тромбин, пока еще в небольшом количестве.
2. Одновременно комплекс VIIа-TF-Ca2+ активирует фактор IX.
Таким образом, первая стадия связана с образованием комплекса TF-VIIa-Ca2+ на поверхности субэндотелия и активацией здесь фактора X, что приводит к образованию первых порций тромбина, необходимого для активации других компонентов системы гемостаза.
Для превращения фибриногена в фибрин тромбина пока еще недостаточно.
2 стадия – амплификация
Как только обнажается субэндотелий, возникают условия для развития событий сосудисто-тромбоцитарного гемостаза – адгезии и активации тромбоцитов, которые предоставляют тромбоцитарный тромбопластин и соответствующие рецепторы для присоединения факторов свертывания. Сильным стимулятором активации тромбоцитов является образуемый на 1 стадии тромбин.
Тромбин превращает факторы V, VIII, XI в их активные формы. Эти активированные факторы и мигрирующий от субэндотелия фактор IXa связываются с поверхностью адгезированных тромбоцитов.
Таким образом, события второй стадии обеспечивают образование активных кофакторов и переход процесса активации свертывания крови от субэндотелия на активированные тромбоциты.
Каскадно-матричная теория гемостаза
3 стадия – пропагация
На стадии пропагации происходит каскадная активация факторов свертывания на поверхности тромбоцитов, имеющих рецепторы для активных и неактивных V, VIII, IX, X, XI факторов, для протромбина и тромбина.
Активация на предыдущей стадии небольших порций фактора VIIIa позволяет сейчас сформироваться на поверхности тромбоцитов теназному комплексу IXa+VIIIa+Ca2+ (теназа, англ. ten - десять), который будет активировать фактор X. Под влиянием теназы скорость накопления фактора Xа увеличивается в 50-100 раз.
Образующийся фактор Ха и уже наличие небольших порций фактора Va позволяет сформировать протромбиназный комплекс, который наращивает темпы синтеза тромбина в зоне повреждения.
После этого немедленно срабатывает положительная обратная связь – под влиянием полученного тромбина ускоряется получение фактора XIa (вторая стадия), который действует на фактор IX. Одновременно растет количество активных VIIIa (для теназы) и Va (для протромбиназы). Количество теназы (IXa+VIIIa+Ca2+) на поверхности тромбоцитов стремительно нарастает. Аналогично происходит с протромбиназой (Xa+Va+Ca2+). Эта положительная обратная связь ускоряет свертывание еще в 5-10 тысяч раз.
Таким образом, в результате третьей стадии образуется значительное количество тромбина, которого уже достаточно для образования фибрина и формирования гемостатического тромба. Полученный тромбин образует фибрин-мономер из фибриногена и активирует фактор XIII (трансглутаминазу).
Также (при достаточном количестве) тромбин активирует ингибитор фибринолиза TAFI, что дает время сформироваться плотному гемостатическому тромбу.
